大腸ポリープ
大腸ポリープとは
大腸ポリープとは、大腸粘膜が内腔側へ隆起した組織を指します。
主に直腸とS状結腸に多く発生し、その頻度は60%以上と報告されています(大腸ポリープ診療ガイドライン2020)。
大きさは数ミリから3センチ程度までさまざまで、小さなポリープではほとんど症状がありません。
症状と合併症
多くの小さなポリープは無症状ですが、サイズが大きくなると次のような症状が出ることがあります。
- 便潜血陽性
- 鮮血便(血の混じった便)
まれに、大きなポリープが腸重積の原因になったり、肛門外に脱出することもあります。
病理学的な分類
病理組織学的には、大腸ポリープは大きく腫瘍性と非腫瘍性に分類されます。
非腫瘍性ポリープ
- 過誤腫性ポリープ
- 炎症性ポリープ
- 過形成性ポリープ
腫瘍性ポリープ
- 腺腫(せんしゅ)
- 癌
最も頻度が高いのは腺腫で、数年かけて進行し、その一部が癌化する「腺腫–癌連続説」の理解が一般的です。
腺腫の治療方針(ポリペクトミー・EMR)
- 6mm以上の腺腫
→ ポリペクトミーやEMR(内視鏡的粘膜切除術)の対象。 - 5mm以下の腺腫
→ 経過観察が容認されますが、「クリーンコロン(全大腸内視鏡で腫瘍性病変なし)」を目指し、生検切除を行う方針も広がっています。
内視鏡的に明らかに非腫瘍性と判断できる病変については、生検による確認は必ずしも必要ありません。
観察・鑑別に役立つ内視鏡技術
腫瘍性・非腫瘍性ポリープの鑑別には、
- 画像強調内視鏡(IEE:Image enhanced endoscopy)
- 拡大内視鏡
による詳細な観察が有用です。
表面構造や血管パターンを評価することで、腺腫かどうか、癌の可能性があるかをより高精度に判断できます。
当院ではクリーンコロンを目指し、画像強調内視鏡および拡大内視鏡で腫瘍性と判断したポリープについては、日帰り手術としてポリペクトミーやEMRを施行しています。
標準的なポリープ(7mm大)に対するEMR例

中:生理食塩水を粘膜下層(ポリープの下)に注入し、膨隆させます
右:スネア(輪っか)でポリープを絞扼します
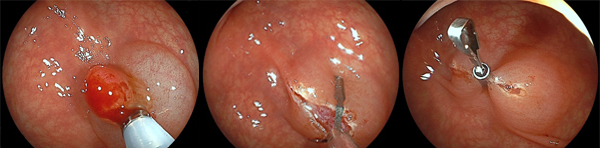
中・右:クリップで切除後の創を縫縮します
この一連の流れにより、病変の診断と治療を同時に行うことができます。
サイズの大きいLST(側方発育型腫瘍:低異形度腺腫)のEMR例
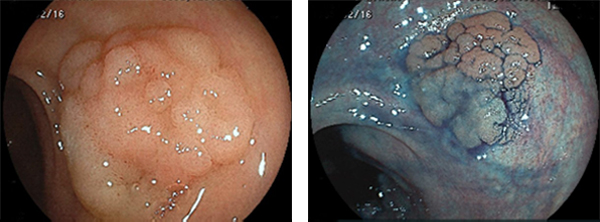
右:インジゴカルミン(色素)を散布し、病変の輪郭をはっきりさせます

右:スネア(輪っか)を病変全体が入るようにかけてゆっくりと縛ります
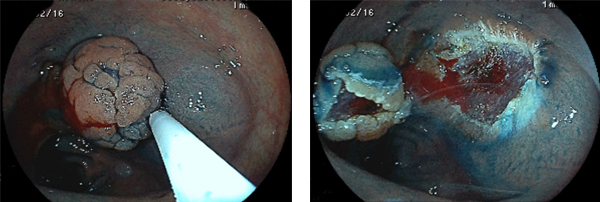
右:病変が切除されました 一部に出血が見られます
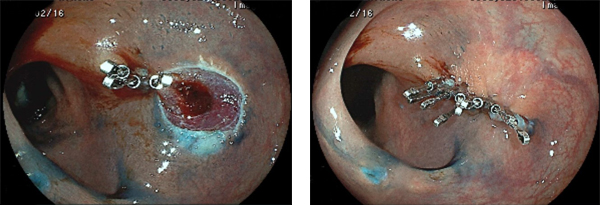
右:縫縮が完了(創が治癒するとクリップは自然に脱落し、便と共に排出されます)
摘除後の経過観察
大腸腺腫摘除後は、3年以内に大腸内視鏡による経過観察を行うことが提案されています(大腸ポリープ診療ガイドライン2020)。
腺腫を複数認めた場合や進行度の高い病変があった場合には、より短い間隔でのフォローが検討されます。
カプセル大腸内視鏡検査について
肛門からスコープを挿入しないカプセル大腸内視鏡検査を実施できる施設は、現在も大阪では多くありませんが、当院では検査が可能です。
保険診療としてカプセル大腸内視鏡検査を行うためには、以下の症例
- 過去の検査で強い疼痛があった
- 過長結腸症(腸が長く全大腸挿入が困難)
- 開腹手術歴があり癒着が予想される
のように通常の大腸内視鏡検査が困難があったなど、条件がありますので、詳細は事前にお問い合わせください。
大腸腺腫に対するカプセル大腸内視鏡検査の性能(通常内視鏡を対照とした場合)は、
- 径6mm以上の腺腫
- 感度:84~94%
- 特異度:64~94%
- 径10mm以上の腺腫
- 感度:85~88%
- 特異度:89~97%
とされ、U.S. Multi-Society Task Force(MSTF)でも、有用な大腸癌スクリーニング法のひとつとして推奨されています。

