肝硬変・脂肪肝、MASH(代謝機能障害関連脂肪肝炎)・アルコール性肝障害
肝硬変とは
肝硬変は、さまざまな原因で肝臓に炎症や障害が長期間続いた結果、肝細胞が壊れ、線維化が進行して肝臓が硬く縮んでしまった状態を指す病気です。
日本では20~30万人程度の肝硬変患者がいるとされており、進行すると黄疸・腹水・肝性脳症・消化管出血などを来すことがあります。
主な原因
肝硬変の原因としては、以下のようなものがよく知られています。
- ウイルス性肝炎:B型肝炎ウイルス、C型肝炎ウイルスによる慢性肝炎
- アルコール性肝障害:長期間の多量飲酒による肝障害
- MASH(代謝機能障害関連脂肪肝炎):肥満や糖尿病、脂質異常症などメタボリックシンドロームと関連した脂肪肝から進行するタイプ
これらの肝障害が慢性的に続くことで、肝硬変という「肝障害の終末像」に至るとされています。
代償性肝硬変と非代償性肝硬変
肝硬変は、症状の有無や重さによって大きく2つに分けられます。
- 代償性肝硬変:黄疸・腹水・浮腫・肝性脳症・消化管出血などの症状が目立たず、日常生活が比較的保たれている状態
- 非代償性肝硬変:上記の症状のうち一つ以上が現れ、入院や集中的な治療が必要になる段階
いったん肝硬変になると、現在の保存的治療だけで完全に正常な肝臓へ戻すことは困難とされ、いかに病状の進行を抑え、合併症を予防・管理するかが非常に重要になります。
治療と生活上のポイント
肝硬変では、原因に応じた治療(ウイルス性肝炎の抗ウイルス療法、アルコール中止、生活習慣の改善など)に加え、次のような点が重視されます。
- 塩分制限や適切な栄養管理による腹水・浮腫のコントロール
- 肝性脳症や消化管出血(食道胃静脈瘤など)の予防・早期治療
- 定期的な画像検査・血液検査による肝細胞癌のサーベイランス
早期の段階から専門医と連携し、定期フォローを続けることで、合併症の発症を遅らせたり、QOL(生活の質)を保つことが期待されます。
支援制度と認定について
日本では、肝臓機能障害に対する身体障害者手帳の認定基準が2016年に見直され、肝硬変を含む肝機能障害で支援対象となる範囲が拡大されています。
これにより、重症度に応じて医療費助成や生活上の支援を受けられる可能性が高まり、適切な治療継続やQOL改善に寄与すると期待されています。
脂肪肝とは
脂肪肝は、肝臓に脂肪が過剰にたまった状態を指し、症状がほとんどないまま、健康診断の腹部超音波検査や血液検査で偶然見つかることが多い病気です。一般的に、アルコールが原因の「ALD(アルコール関連肝疾患)」と、肥満・糖尿病・過食などが背景にある「MASLD(代謝機能障害関連性脂肪性肝疾患)」に分けられます。
MASH(代謝機能障害関連脂肪肝炎)※とは
MASH(代謝機能障害関連脂肪肝炎)は、アルコール摂取がほとんどないにもかかわらず、脂肪肝に炎症や肝細胞の傷みが加わり、肝炎の状態となり、長い年月をかけて肝硬変や肝癌へと進行することがある病態を指します。脂肪肝全てがMASHになるわけではありませんが、放置せず経過をみることが重要です。
※MASH(代謝機能障害関連脂肪肝炎)は、従来『NASH(非アルコール性脂肪肝炎)』と呼ばれていた病態に対して、新たに提案された名称です。
治療の基本方針
脂肪肝・MASHともに、治療の中心は「生活習慣の改善」です。
- 食事:カロリー制限、糖質・脂質のコントロール、夜遅い食事や間食を減らす
- 運動:週数回以上の有酸素運動や筋力トレーニングを継続し、体重減少を目指す
- 体重管理:体重を減らすことで肝臓の脂肪や炎症の改善が期待できます
さらに、糖尿病・高血圧・脂質異常症など、生活習慣病に対して適切な薬物治療を行うことも、肝臓の負担を減らすうえで重要です。
薬物療法について
現時点では、MASHそのものを標準的に治療するための「確立された保険適応薬」はありませんが、専門的なガイドラインでは以下のような薬剤の有効性が報告されています。
- ビタミンE
- 2型糖尿病を合併するMASH:ピオグリタゾン、SGLT2阻害薬、GLP-1受容体作動薬など
- 高血圧を合併するMASH:ACE阻害薬やARB(血圧治療薬)が肝の線維化や検査値の改善に寄与する可能性
これらは、本来それぞれの基礎疾患(糖尿病・高血圧など)の治療薬ですが、MASHの病態改善も期待できることから、患者さんの状態に応じて選択されることがあります。
通院とフォローアップの重要性
脂肪肝・MASHは自覚症状に乏しく、「元気だから大丈夫」と放置されがちですが、気付かないうちに進行してしまうことがあります。
- 定期的な血液検査(肝機能、脂質、血糖など)
- 腹部超音波や必要に応じた追加検査
を行いつつ、生活習慣の見直しと薬物療法を組み合わせて、長期的にフォローしていくことが大切です。
脂肪肝の腹部超音波画像
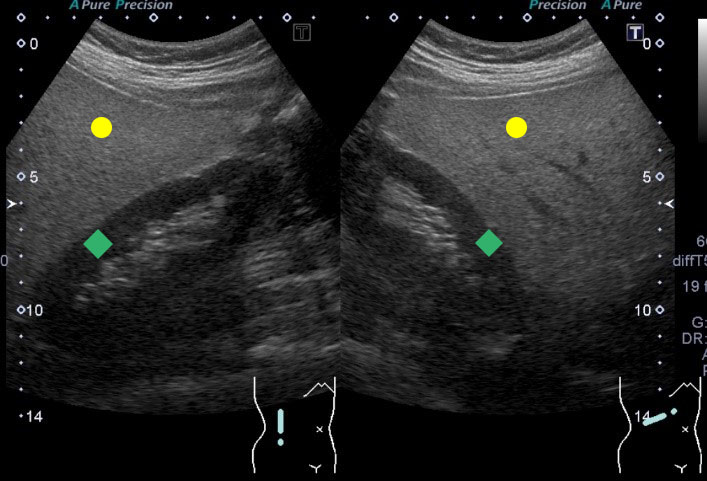
この症例では肝が白っぽくなっており、肝への脂肪沈着を表します。
アルコール性肝障害とは
アルコール性肝障害は、長期間(一般的には5年以上)にわたる過剰な飲酒が主な原因となって生じる肝障害です。
禁酒を行うと血清AST、ALT、γ-GTPなどの肝機能検査値がはっきり改善することが大きな特徴です。
診断と他の肝疾患との鑑別
- 正確な飲酒量がわからない場合
- 1か月以上しっかり禁酒しても肝機能が改善しない場合
には、次のような検査で他の肝疾患との鑑別が必要になります。
- 血液検査(ウイルス性肝炎、自己免疫性肝炎、原発性胆汁性胆管炎、非アルコール性脂肪性肝炎などのチェック)
- 肝生検(肝組織を採取し、病理医が顕微鏡で評価)
これにより、アルコールだけが原因か、別の肝疾患が隠れていないかを総合的に判断します。
治療の基本
アルコール性肝障害の治療の柱は「禁酒」です。
その他の薬物療法や栄養療法は、あくまで禁酒を補助する位置づけであり、継続的な飲酒が続く限り十分な改善は期待できません。
アルコール依存と「飲酒欲求」
アルコール依存症では、次のような背景から強い「飲みたい気持ち」が生じます。
- 身体的依存:身体の変化により、イライラや不快感を抑えるために衝動的に飲んでしまう「飲酒欲求」
- 精神的依存:ストレス対処や習慣としてアルコールに頼る「飲酒願望」
このため、単に「意志が弱い」という問題ではなく、病気としての治療と支援が重要になります。
薬物療法と支援
- 従来の抗酒薬
- アルコール分解酵素を阻害し、飲酒時に吐き気・頭痛・動悸・冷汗などの不快症状を引き起こすことで、「飲み続けられない」状態にする薬
- 断酒補助薬(アカンプロサート)
- 身体依存から生じる「飲酒欲求」を抑える目的で用いられますが、精神的な「飲酒願望」そのものを完全になくす薬ではありません。
とはいえ、多くのアルコール依存症の方には「飲みたい」という気持ちが残るため、
- 「今日1日飲まない」を積み重ねること
- 断酒会などの自助グループへの参加
が回復のうえで非常に大きな支えになります。
専門医療機関への相談
アルコール依存症としての側面が強い場合は、精神科やアルコール専門クリニックでの継続的な治療・カウンセリングが不可欠です。
肝臓の状態を守るためには、肝臓内科・消化器内科と、精神科・依存症専門医療との連携が重要になります。

